Le Dr Stephen Thomas, chef du service des maladies infectieuses de la SUNY Upstate Medical University, explique ce qu’il faut faire pour éviter que les variants de la Covid-19 n’entraînent une quatrième vague de cas.
Les virus mutent. Chaque fois qu’un virus infecte une cellule, son code génétique se réplique et, au cours du processus de réplication, des erreurs peuvent se produire. Dans certains cas, l’erreur est si perturbatrice que le processus de réplication est stoppé. Mais parfois, l’erreur peut persister, le processus de réplication se poursuit et une nouvelle version du virus est créée. Ces nouvelles versions sont appelées des variants.
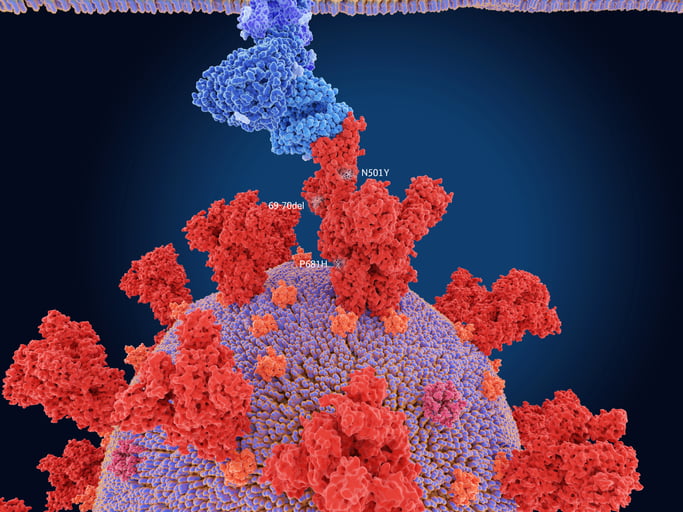
En février 2020, on a observé qu’un nouveau variant du virus SRAS-CoV-2 à l’origine de la Covid-19 remplaçait la souche originale du virus de Wuhan. En l’étudiant, les scientifiques ont découvert qu’il différait de la souche découverte à Wuhan à un endroit très précis, la protéine spike. Ce changement était potentiellement inquiétant, car c’est la protéine spike qui permet au virus SRAS-CoV-2 de se lier à une cellule humaine et de l’infecter.
Bien que les expériences menées en laboratoire et sur des animaux aient fourni des preuves solides que le nouveau variant était susceptible d’être plus infectieux chez l’homme, la découverte n’a pas suscité beaucoup d’attention en dehors de la communauté scientifique. En mai 2020, ce nouveau variant avait envahi le globe et constituait le virus dominant à l’origine de la propagation de la Covid-19.
Dix mois plus tard, il ne se passe pas un jour sans qu’un média ne parle d’un concept lié aux variants du SRAS-CoV-2. Le sentiment d’urgence décrit dans la presse est approprié, tout comme la crainte que nous soyons confrontés à une quatrième vague. Des variants originaires du Royaume-Uni, d’Afrique du Sud et du Brésil ont atteint une bonne partie du monde, et des variants de New York et de Californie font à présent surface.
Ces nouveaux variants sont préoccupants pour plusieurs raisons. Tout d’abord, les variants présentant des mutations dans la protéine spike semblent être plus efficaces pour infecter les cellules humaines. Les ramifications de ce phénomène sont doubles : premièrement, cela signifie qu’une seule personne infectée peut infecter d’autres personnes, ce qui entraîne d’énormes pics de nouvelles infections. Les scientifiques pensent que c’est la situation actuelle en Europe. Deuxièmement, cela signifie qu’un virus plus efficace a la possibilité de rendre les gens plus malades car il infecte davantage de cellules dans le corps.
Une autre raison de s’inquiéter au sujet de ces variants est qu’ils ont le potentiel de subvertir les thérapies antivirales qui ont déjà été développées pour traiter les patients atteints de Covid-19 et, ce qui est encore plus inquiétant, ils ont également le potentiel « d’échapper » à l’immunité générée par les vaccins Covid-19.
Les thérapies antivirales, telles que les cocktails d’anticorps développés par Regeneron et Eli Lilly, sont dirigées contre la protéine spike. Ces anticorps agissent en se liant à la protéine spike et en empêchant l’interaction entre le virus et la cellule qu’il veut infecter. Si une ou plusieurs mutations se produisent dans la protéine spike, les variants pourraient réduire l’efficacité de cette interaction entre l’anticorps et la protéine spike. Imaginez que vous essayez d’insérer une clé (anticorps) dans un trou de serrure nouvellement modifié (protéine spike) ; il se peut qu’elle ne rentre pas. Regeneron affirme que son produit est efficace contre les variants, mais Eli Lilly a déjà rencontré des problèmes, le gouvernement américain ayant arrêté la distribution de son anticorps monocomposant en raison de son activité réduite contre les variants.
Les trois vaccins Covid-19 disponibles aux États-Unis en vertu d’une autorisation d’utilisation d’urgence fonctionnent tous en induisant une réponse immunitaire contre la protéine spike. L’idée est que si un vaccin peut créer une immunité contre la protéine spike, la prochaine fois que la personne vaccinée sera exposée au virus, cette immunité préformée empêchera une infection généralisée chez la personne et la protégera contre la maladie. Le problème est que l’immunité induite par le vaccin est spécifique au code génétique de la protéine spike utilisée pour fabriquer le vaccin, et si les variants ont un code sensiblement différent, un décalage entre le virus infectant et l’immunité induite par le vaccin est possible. Un tel décalage pourrait entraîner une baisse de l’efficacité du vaccin.
La « situation actuelle des variants » comporte à la fois de bonnes et de mauvaises nouvelles. La mauvaise nouvelle est que certains vaccins semblent moins efficaces contre les variants sud-africain et/ou brésilien. AstraZeneca, Novavax et Janssen l’ont démontré dans des études de terrain.
Autre mauvaise nouvelle : selon l’enquête en cours de la Kaiser Family Foundation sur les attitudes à l’égard de la vaccination contre la Covid-19, 17 % des Américains ont indiqué qu’ils attendraient de voir avant de se faire vacciner, 7 % ne se feraient vacciner « qu’en cas de nécessité » et 13 % ne souhaitent pas se faire vacciner du tout . Si l’on combine ces attitudes avec le fait que les États américains abandonnent le port du masque et rouvrent leurs économies, les variants ont l’avantage.
Mais il y a aussi de bonnes nouvelles. Les masques et la distanciation physique sont toujours efficaces contre tous les variants du SRAS-CoV-2.
Autre bonne nouvelle, quelques vaccins Covid-19 semblent avoir conservé un certain niveau d’efficacité contre les variants. Dans l’ensemble, les vaccins Janssen et Novavax ont été modérément efficaces contre le variant sud-africain, mais semblent très efficaces pour protéger contre les maladies graves et les décès. Pfizer a récemment fait état d’une efficacité de 100 % contre la maladie grave causée par le variant sud-africain, et de preuves de réponses immunitaires robustes contre le variant brésilien. Tous les vaccins disponibles devraient être efficaces contre le variant britannique, le plus prédominant aux États-Unis.
Enfin, les stocks de vaccins sont de moins en moins problématiques et les catégories de personnes pouvant être vaccinées s’élargissent, de nombreux États étant prêts à commencer à vacciner toute personne âgée de plus de 16 ans.
Comment allons-nous gagner la course contre les variants de la Covid-19 ?
La réponse est simple : il faut vacciner les gens plus vite que les variants ne peuvent se propager. Dans le même temps, nous devons encourager les gens à continuer à porter correctement leur masque. Si nous faisons ces deux choses, nous avons une chance, nous devrions remarquer une nette amélioration de la situation.
Les centres pour le contrôle et la prévention des maladies aux États-Unis estiment qu’en moyenne, environ 2,5 millions de doses de vaccin Covid-19 sont administrées chaque jour. Des États américains comme le Nouveau-Mexique, l’Alaska et le Dakota du Sud ont complètement immunisé environ 20 % de leur population. À l’autre bout du spectre, seuls 10 % environ des habitants sont totalement immunisés dans des États comme l’Utah, le Texas et la Géorgie. Si les États-Unis souhaitent une immunité collective à l’échelle nationale, et les libertés qui l’accompagnent, il faut réduire les écarts entre les États en matière d’adoption des vaccins.
Nous sommes dans une course contre un concurrent armé de milliards d’années de savoir-faire évolutif et d’un accès à plus de 75 % de la population mondiale qui représente encore des personnes sensibles. Les États-Unis, pour leur part, ont deux armes principales à leur disposition : la vaccination et le port des masques. Comme pour la plupart des choses, la question de savoir s’ils auront une quatrième poussée ou un été serein dépendra des décisions personnelles. Allons-nous mettre nos masques et retrousser nos manches pour nous faire vacciner, ou allons-nous jeter nos armes ?
Article traduit de Forbes US – Auteur : Stephen Thomas / Coronavirus Frontlines
<<< À lire également : Covid-19 | L’OMS “inquiète” pour l’Europe >>>
Vous avez aimé cet article ? Likez Forbes sur Facebook
Newsletter quotidienne Forbes
Recevez chaque matin l’essentiel de l’actualité business et entrepreneuriat.

Abonnez-vous au magazine papier
et découvrez chaque trimestre :
- Des dossiers et analyses exclusifs sur des stratégies d'entreprises
- Des témoignages et interviews de stars de l'entrepreneuriat
- Nos classements de femmes et hommes d'affaires
- Notre sélection lifestyle
- Et de nombreux autres contenus inédits